Bronquiolite: entenda em detalhes, previna e saiba quando procurar ajuda médica
- 22 de ago. de 2025
- 4 min de leitura
Atualizado: 13 de out. de 2025
Introdução
A bronquiolite é uma das doenças respiratórias mais comuns e preocupantes nos dois primeiros anos de vida, sendo a principal causa de internação hospitalar em lactentes no Brasil. É causada, na maioria das vezes, pelo Vírus Sincicial Respiratório (VSR), mas outros vírus também podem estar envolvidos.
Apesar de muito frequente, ela não deve ser subestimada. Dependendo da idade da criança, do estado de saúde prévio e da intensidade da infecção, pode levar à insuficiência respiratória e, em casos extremos, ao óbito.Compreender como a doença age, quais sinais de alerta observar, como prevenir e o que a medicina atual oferece em termos de imunização é essencial para proteger os pequenos.
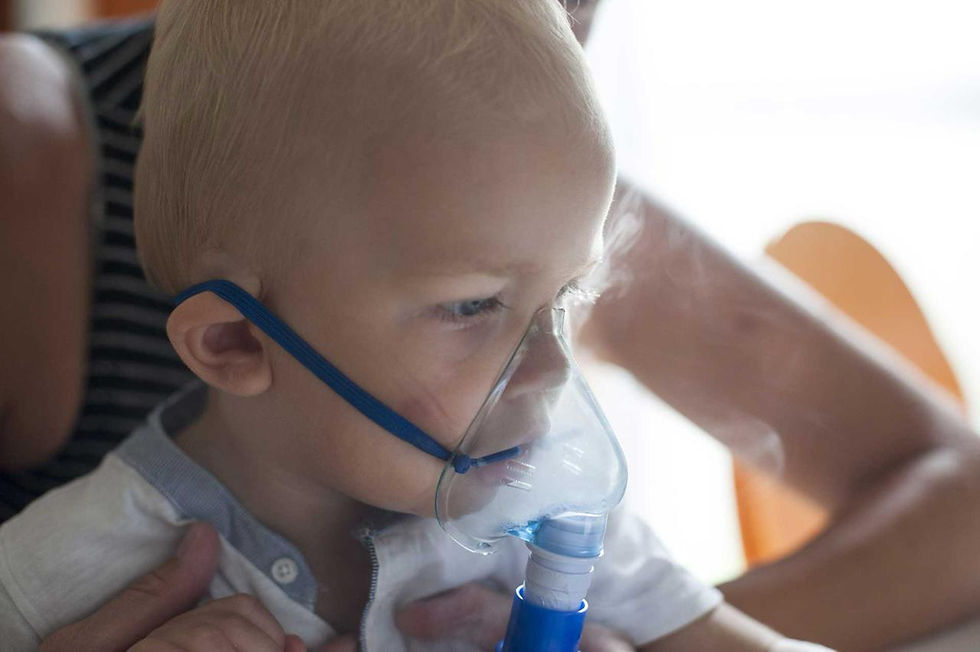
O que é
Infecção viral aguda que atinge os bronquíolos — as menores vias aéreas dos pulmões.
Provoca inflamação, inchaço e acúmulo de muco, reduzindo o espaço por onde o ar circula.
Em bebês, essa obstrução é ainda mais grave devido ao calibre naturalmente estreito das vias respiratórias.
Agentes causadores
Mais comum: Vírus Sincicial Respiratório (VSR).
Outros vírus: rinovírus, metapneumovírus humano, influenza, parainfluenza e coronavírus sazonais.
Coinfecções podem ocorrer, agravando os sintomas.
Como ocorre a transmissão
Por gotículas no ar ao tossir, espirrar ou falar.
Por contato direto com secreções respiratórias.
Por objetos contaminados (brinquedos, chupetas, maçanetas).
Via mãos contaminadas de cuidadores ou visitantes.
Importante: O VSR pode permanecer em superfícies por horas e é altamente contagioso.
Fatores de risco para formas graves
Prematuridade.
Cardiopatias congênitas.
Doenças pulmonares crônicas (ex.: displasia broncopulmonar).
Imunodeficiências.
Exposição passiva à fumaça do cigarro.
Frequência precoce a creches ou locais fechados com muitas pessoas.
Sazonalidade no Brasil
A circulação do VSR e outros vírus respiratórios tem padrões sazonais que variam conforme a região:
Norte: fevereiro a junho.
Nordeste, Centro-Oeste e Sudeste: março a julho.
Sul: abril a agosto.
Essa informação é essencial para planejar a prevenção, especialmente com os novos imunizantes.
Fisiopatologia – O que acontece no pulmão
O vírus invade o revestimento interno dos bronquíolos.
As células infectadas se inflamam e morrem.
O corpo produz muco e há inchaço local.
O espaço para passagem do ar diminui, dificultando a oxigenação.
Em bebês pequenos, mesmo um mínimo aumento de secreção pode reduzir drasticamente o fluxo de ar.
Manifestações clínicas
Início: coriza, tosse leve, febre baixa ou ausência de febre.
Progressão: respiração acelerada, retrações entre ou abaixo das costelas, batimento de asas nasais, chiado no peito, dificuldade para mamar ou sugar.
Quadro – Sinais de Alarme
Sinal observado | Significado | Conduta |
Respiração muito rápida | Dificuldade para oxigenar | Atendimento imediato |
Retração entre/abaixo das costelas | Esforço respiratório intenso | Urgência |
Batimento de asas nasais | Esforço para puxar ar | Avaliação imediata |
Pausas na respiração (apneia) | Risco de hipóxia | Emergência hospitalar |
Lábios/unhas arroxeados | Baixa oxigenação | Emergência |
Recusa alimentar persistente | Cansaço/dificuldade respiratória | Pronto-socorro |
Sonolência excessiva/irritabilidade | Exaustão ou hipóxia | Atendimento médico urgente |
Diagnóstico
Baseado no histórico e no exame físico.
Exames (radiografia, testes virais) só em casos selecionados.
Tratamento
Casos leves (em casa):
Hidratação adequada.
Limpeza nasal com soro fisiológico.
Mamadas fracionadas.
Casos moderados ou graves (hospital):
Oxigenoterapia.
Monitorização contínua.
Suporte ventilatório se necessário.
Não recomendado de rotina: antibióticos, corticoides ou broncodilatadores, salvo indicações específicas.
Prevenção
Higienizar as mãos antes de tocar no bebê.
Evitar contato com pessoas gripadas.
Limitar visitas nos primeiros meses.
Aleitamento materno exclusivo até os 6 meses.
Higienizar brinquedos e superfícies.
Novos imunizantes contra o VSR
O avanço da ciência trouxe novas formas de prevenir a bronquiolite grave: vacina materna e imunização passiva no bebê.
1. Nirsevimabe
Anticorpo monoclonal de longa duração.
Aplicado diretamente no bebê (dose única).
Protege por toda a sazonalidade do VSR.
Indicado para todos os recém-nascidos antes ou no início da temporada, com prioridade para bebês de alto risco.
Dose: 50 mg (<5 kg) ou 100 mg (≥5 kg).
2. Vacina materna contra VSR (Abrysvo®)
Aplicada durante a gestação, preferencialmente entre 28 e 36 semanas.
Faz com que a mãe produza anticorpos que passam para o bebê via placenta.
Protege o recém-nascido nos primeiros 6 meses de vida.
Incorporada ao SUS para todas as gestantes.
3. Vacinas para idosos (Arexvy® e Abrysvo®)
Aprovadas para ≥60 anos.
Reduzem risco de infecção e possível transmissão para os bebês no convívio familiar.
Caixa de decisão – Estratégia preventiva
Gestante vacinada ≥14 dias antes do parto?
│
├── SIM → Lactente saudável: não precisa nirsevimabe.
│ Lactente de alto risco: considerar nirsevimabe.
│
└── NÃO → Aplicar nirsevimabe ainda na maternidade ou antes do pico sazonal.Impacto
A bronquiolite gera milhares de internações por ano no Brasil.
Sobrecarrega hospitais no período de pico.
Implica custos financeiros e desgaste emocional para as famílias.
Prognóstico
Na maioria dos casos, melhora em 1–2 semanas.
Tosse pode persistir por algumas semanas.
Alguns bebês apresentam chiados recorrentes após o episódio.
Encerramento
A bronquiolite, embora comum, exige atenção e cuidado, especialmente nos primeiros anos de vida. Ao reconhecer sinais de alerta e conhecer as formas de prevenção — incluindo os novos imunizantes —, pais e cuidadores têm um papel fundamental na proteção das crianças.
Caso tenha dúvidas sobre bronquiolite, prevenção ou cuidados respiratórios em bebês e crianças, estou à disposição para orientar e acompanhar com segurança.
Agende uma consulta com Dra. Patrícia Tiemi – Pediatra em Ribeirão Preto – clique AQUI para entrar em contato.
Fontes:
Sociedade Brasileira de Pediatria – Diretrizes para manejo da bronquiolite.
Ministério da Saúde – Protocolo Clínico e Diretrizes Terapêuticas.
Ralston SL, et al. Pediatrics. 2014;134(5):e1474–e1502.
Florin TA, Plint AC, Zorc JJ. Lancet. 2017;389(10065):211–224.
Texto:
Dra. Patrícia Tiemi Ikuhara Santos, Pediatra




Comentários